中国民间中医医药研究开发协会国际针灸合作委员会
办公地点现在已经搬迁至西城区西直门南小街国英园一号楼824室,
同时为方便大家联系,固定电话已经变更
新号码010―58562339。特此通知。
地址:北京西城区西直门南小街国英园一号楼824室
邮编:100035
电话:010-58562339
传真:010-58562339
邮箱:cngjzj@163.com
网站(点击网址直接链接↓):http://www.cngjzj.com/
博客(点击网址直接链接↓):http://blog.sina.com.cn/cngjzj
交通路线图 (点击观看大图)
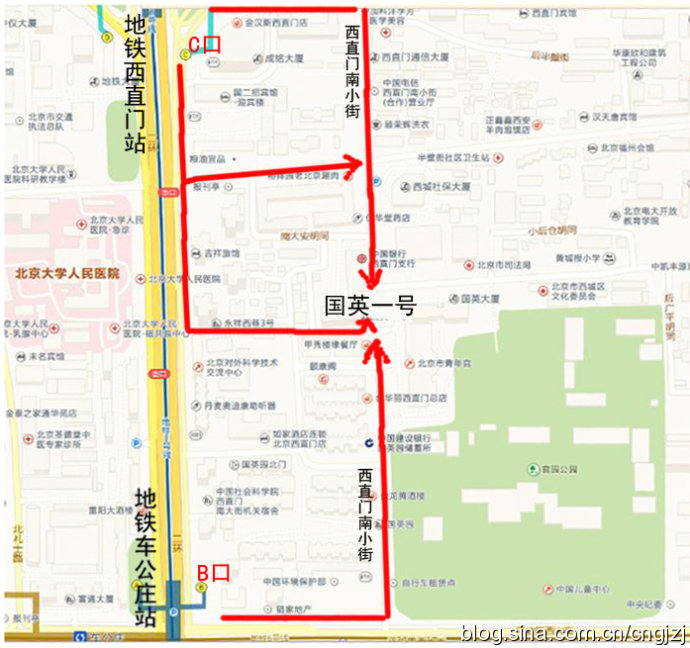
从首都机场乘坐机场专线,在东直门站下车换乘地铁2号线开往西直门方向,在西直门站 C 口出站:
1、沿西直门内大街向东直行100米,右拐到西直门南小街,向南步行到丁字路口即到国英园1号楼楼下。
2、向南直行50米,绕过 国二招宾馆 沿着中大安胡同向东到西直门南小街,向南步行到丁字路口即到国英园1号楼楼下。
从首都机场内乘坐机场直达西单的大巴,在西单站下车,乘坐出租车到西直门南小街国英园1号楼。
公交官园站:107路,运通106路
公交西直门南:387路,44路,800内环,816路,820内环,845路
地铁车公庄:地铁二号线
地铁西直门:地铁二号线
公交车公庄东:107路,118路,701路
公交车公庄北:209路,375路,392路
2013年03月28日
 复制链接
复制链接
 打印
打印
 大 中 小
大 中 小
经方治呃逆烦躁案
□ 赵旭斌 山西省长子县中医院
中国中医药报
患者张某,男,49岁,因“呃逆、烦燥、性格改变3天”于2013年3月7日入住我院。患者平素体健,近半月内反复感冒发热,在家中反复服用复方氨林巴比妥、地塞米松、青霉素等药物,对症处理。三日前汗出当风病情加重,出现呃逆、性格改变入住我院。症见间断性呃逆,发作时最少持续1时间,发无定时,不规则发热,无汗,不欲进食烦躁不安,坐卧不宁,不寐,不自主动作增多,对答基本切题,但言语略显颠倒。四肢肌力、肌张力基本正常,生理反射存在,病理反射未引出,脑膜刺激征(-)。血细胞分析未见明显异常,头颅CT平扫提示右额叶脑梗死、右侧半卵圆中心腔隙性脑梗死。舌质干、色淡,苔白厚,舌根部浮黄,脉弦细。虽有脑梗死,但病灶与临床表现不相符,不能排除病毒性脑炎的可能。入院后不配合治疗,反复揭起输液贴、自行拔出针头、折断输液管,仅配合口服药治疗,予以阿司匹林抗血小板聚集、奥美拉唑保护胃黏膜,预防黏膜损伤。
中医辨证认为:患者反复发汗,气阴两伤,腠理疏松,复汗出当风,病情加重。太阳、阳明两经同时受邪,一则腠理为之闭塞,故见发热无汗,太阳病不解,同时阳明受寒而未传阳明,郁热随经内传,热结下焦膀胱营份,故其人如狂,烦燥不安。二则寒邪客胃,胃气不降反升,发为呃逆。苔黄腻为表实郁热不得外宣之假象。因病程反复,正气已衰,无力抗邪,故脉弦细无力。四诊合参当属太阳病,表证未解,热结膀胱,同时正气偏弱而寒邪客胃。治疗:太阳病不解,热结膀胱,其人如狂,血自下、下者愈同。其外不解者,尚未可攻,外解已,但少腹急结者,乃可攻之,宜桃核承气汤。当前正气弱而表未解、且寒邪客胃,方选麻黄附子细辛汤温阳散寒解表,加升麻助麻黄宣肺,加大黄与升麻相伍一升一降调和胃气、僵蚕解痉止呕,炙甘草调和诸药,拟方如下:
麻黄6克,淡附片6克,细辛3克,大黄3克,炙甘草3克,僵蚕10克,升麻6克,上药取颗粒剂,每日1剂,姜汤冲服。
服药后烦燥明显,体温上升,达39.4℃,无汗,加用柴胡注射液4毫升肌注仍不能奏效。其人如狂,先后肌注、静脉注射地西泮各10毫克,均不能奏效,家属感到不安,请求转上级医院治疗。并于晚22时离开病区前往长治医学院附属和平医院,在路途中全身热汗蕴蕴而出,汗出身凉,烦燥亦明显缓解,呃逆停止,烦躁减。达长治医学院附属和平医院后查生化系列、腹部彩超等均未见异常。经急诊科、神经内科、消化科等会诊后得出结论,虽有脑梗但病情不重,患者烦燥不能排除大量使用地塞米松相关,不考虑脑炎、脑膜炎,建议继续返回我院观察治疗,并于凌晨4时再次返回我院。
入院第二天早8时查房:体温正常,呃逆无再次发作,睡眠较昨日明显好转,但仍不欲进食,治疗不配合,表情呆滞。大便4日未解。体格检查:体温36.6℃,心率70次/分,血压120/80毫米汞柱,查体心肺未见明显异常,神经系统查体仍无明显定位体征。
病情分析:经治疗当前无发热恶寒、呃逆停止,但精神不佳,时而烦燥、时而抑郁寡言,不欲进食,四日大便未解,且当前外邪已解,呃逆已止,舌淡红、苔白厚、脉滑。仍考虑为膀胱蓄血证,无少腹急结者,正虚故也,可攻之,方选桃核承气汤。并在地西泮镇静的基础上静脉滴注参麦注射液益气扶正,注射用盐酸川芎嗪活血通络,补液营养支持。中药拟方如下:桃仁10克,桂枝6克,大黄3克,芒硝20克,炙甘草3克。取颗粒剂,每日1剂,水冲服。
入院第三日早8时查房:从昨日早晨起到现在无发热、无呃逆发作,烦燥明显减轻,无需镇静即可配合治疗,面唇色泽渐恢复正常,昨日改用桃核承气汤后到现在大便两次,便质干黑,今晨开始索要食物,但食欲仍不振。体温36.6℃,血压120/80毫米汞柱,心肺未见明显异常。舌质浮红、苔白厚腻、脉弦。